Résistance à l'insuline et fatigue chronique : les solutions
Avertissement médical : Les informations contenues dans cet article sont données à titre informatif et éducatif. Elles ne remplacent pas l'avis d'un professionnel de santé qualifié. En cas de symptômes persistants ou de suspicion de trouble métabolique, consultez votre médecin.
Ce que ressent vraiment quelqu'un en résistance à l'insuline
Il est 14h45. Vous avez bien mangé à midi. Vous avez même fait attention. Et pourtant, cette lourdeur familière est de retour : les paupières qui pèsent, les pensées qui ralentissent. Et quelque part, une petite voix qui réclame du chocolat, un biscuit, quelque chose de sucré.
Vous vous dites que c'est le rythme. Le stress. L'âge, peut-être.
Alors vous compensez avec un café.
Et le lendemain, ça recommence.
Ce cycle n'est pas une question de volonté. Ce n'est pas non plus une fatalité. Il s'agit peut-être d'un dérèglement métabolique précis, silencieux et très répandu : la résistance à l'insuline. Et le lien entre résistance à l'insuline et fatigue chronique est l'un des plus sous-estimés en médecine préventive.
Comment l'insuline régule votre énergie (et pourquoi ça déraille)

Le mécanisme central : la clé et la serrure
Pour comprendre pourquoi la résistance à l'insuline épuise, il faut d'abord comprendre ce que fait l'insuline dans un corps qui fonctionne bien.
A chaque repas, les glucides que vous consommez sont transformés en glucose et libérés dans le sang. Votre pancréas détecte cette hausse et sécrète de l'insuline. Cette hormone agit comme une clé moléculaire : elle se fixe sur les récepteurs de vos cellules (la serrure), ouvre la porte et permet au glucose d'entrer pour produire de l'énergie. Sans ce mécanisme, le glucose reste dans le sang sans jamais alimenter vos cellules.
Quand tout fonctionne bien, ce processus est fluide, naturel, invisible. Vous mangez, vous avez de l'énergie. Simple.
Ce qui grippe la serrure au fil du temps
Le problème survient progressivement. À force de repas déséquilibrés, de nuits trop courtes, de stress chronique qui s'accumule sans se vider, les récepteurs de vos cellules commencent à moins bien répondre au signal insulinique. La clé tourne, mais la serrure est grippée.
Votre pancréas, lui, ne baisse pas les bras facilement. Il compense en produisant encore plus d'insuline pour forcer le passage : c'est ce qu'on appelle l'hyperinsulinémie compensatoire. Mais cette surproduction a un coût : elle épuise progressivement le pancréas, dérègle toute la régulation glycémique et, à terme, peut mener vers le prédiabète puis le diabète de type 2.
Ce dérèglement ne concerne pas uniquement les personnes en surpoids ou sédentaires. Il touche des gens actifs, attentifs à leur alimentation, qui "font attention" et qui ne comprennent pas pourquoi leur corps ne suit plus.
Les symptômes de la résistance à l'insuline liés à la fatigue

La fatigue de fond, pas situationnelle
La première distinction à faire est celle-ci : la fatigue liée à la résistance à l'insuline n'est pas circonstancielle. Ce n'est pas la fatigue d'une nuit trop courte ou d'une journée intense. C'est une fatigue de fond, persistante, qui ne cède pas vraiment au repos.
Biologiquement, l'explication est directe : si l'insuline ne remplit plus correctement sa fonction de porte d'entrée, le glucose ne pénètre pas dans les cellules en quantité suffisante. Ces dernières manquent de carburant pour produire de l'ATP (l'énergie cellulaire). Vous pouvez dormir dix heures, vous réveillerez aussi fatigué.
Le coup de barre post-repas
Ce moment redouté de l'après-midi n'est pas anodin. Après un repas riche en glucides, la glycémie monte, le pancréas répond en inondant le sang d'insuline (parfois de façon excessive en cas d'insulinorésistance), puis la glycémie chute brusquement. Le cerveau, privé soudainement de son carburant principal, déclenche une réponse d'alerte : somnolence, brouillard mental, difficultés de concentration.
C'est la somnolence postprandiale, aggravée dans le cadre d'une résistance à l'insuline car les pics glycémiques sont plus marqués et les chutes plus brutales.
Les envies de sucre irrépressibles
Vos cellules manquent d'énergie. Votre cerveau capte ce manque et déclenche une demande immédiate de glucose rapide sous forme d'envies de sucré, souvent intenses, souvent l'après-midi ou en soirée. Ce n'est pas un manque de discipline. C'est une réponse neurobiologique à un déficit énergétique cellulaire réel.
Les autres signaux d'alerte à ne pas ignorer
La résistance à l'insuline ne se manifeste pas uniquement par la fatigue. Elle s'accompagne souvent d'un ensemble de signes qui, pris séparément, semblent sans lien :
Prise de graisse abdominale, résistante aux efforts ;
Difficulté à perdre du poids malgré une alimentation surveillée (le problème est métabolique, pas calorique) ;
Réveil fatigué même après une nuit complète ;
Troubles hormonaux : cycles menstruels irréguliers, acné persistante chez l'adulte, libido en berne ;
Fluctuations d'humeur, irritabilité.
Si vous vous reconnaissez dans deux de ces signes ou plus, la résistance à l'insuline mérite d'être explorée.
Fatigue chronique et résistance à l'insuline : pourquoi ce lien est sous-estimé
L'erreur la plus fréquente est de traiter ces symptômes en silos : la fatigue côté médecin généraliste, les troubles hormonaux côté gynécologue, le poids côté nutritionniste. Or, ces manifestations partagent souvent la même racine métabolique.
Quand l'insuline déraille, c'est tout l'écosystème du corps qui en ressent les effets :
Au niveau de l'inflammation : l'hyperinsulinémie chronique favorise une inflammation systémique de bas grade. Cette inflammation discrète et persistante est l'une des causes méconnues de la fatigue chronique : elle mobilise en permanence des ressources immunitaires et énergétiques, comme une infection silencieuse que votre corps combat sans jamais gagner.
Au niveau hormonal : l'insuline interagit directement avec les hormones sexuelles (testostérone, œstrogènes), les hormones thyroïdiennes et le cortisol. Un dérèglement insulinique peut donc perturber l'ensemble de cet équilibre hormonal, expliquant pourquoi tant de femmes ressentent des signes évocateurs d'un trouble hormonal sans qu'un seul examen revienne anormal.
Au niveau du poids : l'insuline est une hormone de stockage. En hyperinsulinémie, le corps est en permanence en mode "stockage" et jamais vraiment en mode "combustion". Les efforts alimentaires ou sportifs se heurtent à cette réalité biologique, non pas parce que vous manquez de motivation, mais parce que le signal métabolique dominant est celui du stockage.
Comment confirmer une résistance à l'insuline : le bon bilan sanguin
Le problème fréquent est que votre médecin peut vous dire que vos résultats sont "dans les normes" et c'est souvent vrai. Les analyses standard ne capturent pas toujours ce qui se joue en amont, avant que la situation ne devienne préoccupante sur le papier.
Voici les marqueurs à demander explicitement lors de votre prochain bilan :
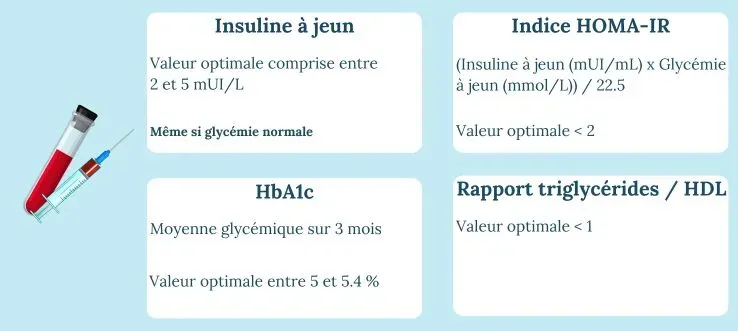
Insuline à jeun
Mesure le niveau de base de la production pancréatique. Une insuline à jeun élevée, même avec une glycémie normale, est le signe d'une hyperinsulinémie compensatoire, c'est-à-dire que le pancréas travaille trop fort pour maintenir une glycémie apparemment normale.
Indice HOMA-IR
Il se calcule à partir de l'insuline à jeun et de la glycémie à jeun :
HOMA-IR = (Insuline à jeun (mUI/mL) × Glycémie à jeun (mmol/L)) / 22.5
Un indice supérieur à 2 indique une résistance à l'insuline.
Au-delà de 2.5, la résistance est considérée comme significative.
Cet indice est l'outil de dépistage le plus accessible et le plus fiable pour détecter une insulinorésistance précoce.
HbA1c
L'hémoglobine glyquée donne une moyenne glycémique sur les 3 derniers mois. Contrairement à la glycémie à jeun ponctuelle, elle reflète votre régulation glucidique sur la durée.
Une HbA1c entre 5,7 % et 6,4 % est le signe d'un prédiabète.
Profil lipidique complet
La résistance à l'insuline laisse des traces dans le bilan lipidique : triglycérides élevés (> 1,5 g/L), HDL abaissé (le "bon cholestérol"), parfois LDL augmenté. Ce tableau est un marqueur classique du syndrome métabolique, dont l'insulinorésistance est le mécanisme central.
4 leviers pour resensibiliser vos cellules à l'insuline
La résistance à l'insuline est encourageante sur un point essentiel : elle est réversible. Elle répond remarquablement bien aux changements de mode de vie. Pas besoin de tout révolutionner en même temps. Voici les quatre leviers les plus efficaces, validés par la littérature scientifique.

🥗 Revenir aux aliments vrais
Pas de régime restrictif, pas de comptage de calories. Juste une orientation claire : privilégier les aliments que votre arrière-grand-mère aurait reconnus. Moins de produits ultra-transformés qui ont traversé dix usines avant d'arriver dans votre assiette. Plus d'aliments qui ont simplement poussé, marché ou nagé.
Les produits ultra-transformés sont particulièrement problématiques car ils combinent sucres rapides, additifs pro-inflammatoires et absence de fibres : un cocktail qui maximise les pics glycémiques et accélère l'insulinorésistance.
🍳 Composer vos assiettes différemment
A chaque repas, pensez au trio protéines + bonnes graisses + fibres. Ces trois nutriments ensemble agissent comme un amortisseur sur votre glycémie : le glucose monte, mais progressivement. La chute est douce, sans coup de barre.
Concrètement :
Commencez votre repas par les légumes (fibres en premier = ralentissement de l'absorption)
Intégrez une source de protéines à chaque repas (œufs, légumineuses, poissons, viandes)
N'évitez pas les bonnes graisses (avocat, huile d'olive, noix) : elles stabilisent la glycémie
Limitez les féculents raffinés, préférez les céréales complètes et les légumineuses
🚶 Bouger de façon variée et régulière
L'activité physique est l'un des outils les plus puissants pour resensibiliser les cellules à l'insuline. Trois formats ont démontré leur efficacité :
La marche post-prandiale : 10 à 15 minutes après chaque repas suffisent à activer les récepteurs à l'insuline dans les muscles et à limiter le pic glycémique
La musculation légère : elle augmente la masse musculaire, qui est le principal consommateur de glucose de l'organisme
Le HIIT doux (High Intensity Interval Training) : de courtes sessions d'intensité alternée sont particulièrement efficaces pour améliorer la sensibilité à l'insuline
Pas nécessairement besoin d'un abonnement en salle. Vingt minutes de marche après le déjeuner, c'est déjà un signal puissant envoyé à votre métabolisme.
😴 Soigner le sommeil et gérer le stress chronique
Ces deux leviers sont les plus négligés et pourtant parmi les plus impactants.
Le sommeil n'est pas un luxe : c'est la nuit que le corps régule, répare et recalibre sa sensibilité à l'insuline. Une seule nuit de moins de 6 heures suffit à dégrader la sensibilité à l'insuline du lendemain de façon mesurable. 7 à 8 heures de sommeil ne sont pas une recommandation de bien-être. C'est une condition biologique.
Le stress chronique maintient le cortisol en permanence élevé. Or le cortisol est l'antagoniste direct de l'insuline : il ordonne au foie de libérer du glucose dans le sang pour "alimenter la fuite", même sans repas. En état de stress chronique, la glycémie reste structurellement plus élevée, même avec une alimentation irréprochable.
FAQ : résistance à l'insuline et fatigue chronique
Quand les cellules deviennent résistantes à l'insuline, le glucose ne peut plus entrer correctement pour produire de l'énergie. Le corps se retrouve en manque d'énergie cellulaire malgré un taux de sucre sanguin normal ou élevé. Résultat : une fatigue persistante, même après une nuit complète de sommeil.
Fatigue persistante même après le repos, coup de barre après les repas, envies irrépressibles de sucre surtout l'après-midi, prise de poids abdominale résistante, réveil fatigué et troubles hormonaux comme des cycles irréguliers ou une acné persistante.
Le bilan standard est insuffisant. Demandez explicitement : insuline à jeun, glycémie à jeun, indice HOMA-IR (un résultat supérieur à 2 indique une résistance), HbA1c et profil lipidique complet avec triglycérides et HDL.
Oui. Elle répond bien aux changements de mode de vie : alimentation basée sur des aliments vrais, composition des repas (protéines + graisses + fibres), activité physique variée et amélioration du sommeil sont les quatre leviers les plus efficaces.
A retenir
La résistance à l'insuline ne frappe pas que les personnes malades ou en surpoids. Elle s'installe silencieusement chez des gens actifs, consciencieux, qui font attention et se manifeste par des symptômes qu'on attribue trop souvent au stress ou au vieillissement.
Si vous ressentez une fatigue chronique qui ne cède pas au repos, des coups de barre après les repas et des envies de sucre persistantes, ce n'est peut-être pas dans votre tête. C'est peut-être votre insuline.
La bonne nouvelle : ce dérèglement est détectable, compréhensible et surtout réversible.
La première étape est d'en parler à votre médecin et de demander le bilan adapté. La deuxième est de commencer, progressivement, par les leviers les plus accessibles, en commençant peut-être par cette marche de 15 minutes après votre prochain repas.
Découvrez aussi mon article sur le microbiote intestinal.
Cet article est à visée informative et éducative. Il ne se substitue pas à un avis médical. En cas de fatigue persistante, consultez votre médecin pour écarter toute cause organique.
Sources et références
Réseau RNPC - Evaluation du risque cardiométabolique
National Library of Medicine - Simultaneous Consideration of HbA1c and Insulin Resistance Improves Risk Assessment in White Individuals at Increased Risk for Future Type 2 Diabetes
National Library of Medicine - The effects of high-intensity interval training on glucose regulation and insulin resistance: a meta-analysis

Laurène TUFFERY
Ancienne ingénieure en informatique pendant 17 ans, j'ai quitté le monde de l'entreprise pour ma vraie passion : le bien-être et la nutrition. Ma mission est d'aider les femmes actives à sortir de la fatigue chronique par l'alimentation anti-inflammatoire. Coach certifiée en bien-être et nutrition avec option naturopathie, maman, je connais les défis du quotidien. Mon approche : bienveillance, écoute, explications scientifiques. Passons ensemble du mode survie au mode vivre.
ABONNEZ-VOUS A MA NEWSLETTER
© 2026 - Asklepia Sérénité. Tous droits réservés.
Ce site ne fait pas partie du site web Facebook ou de Facebook, Inc. En outre, ce site n’est pas endossé par Facebook en aucune façon. Facebook est une marque déposée de Facebook, Inc.


